La hernie discale
Qu’est qu’une hernie discale ?
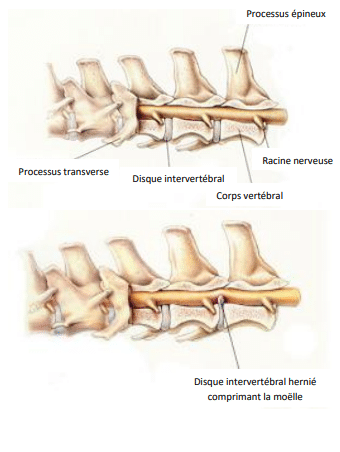
La colonne vertébrale, qui protège la moëlle épinière dans le canal vertébral, est composée de vertèbres séparées par des disques intervertébraux. Chaque disque est formé d’un anneau fibreux et d’un noyau dit pulpeux (gélatineux).
On parle de hernie discale lorsque
• l’anneau fibreux se déchire et que le noyau pulpeux sort alors de sa place
• ou que l’anneau fibreux s’épaissit de manière chronique
Dans tous les cas, il s’en suit une compression de la moëlle épinière située juste au-dessus. Certaines races sont prédisposées à cette affection : le Bouledogue français, le Carlin, le Teckel, le Cavalier King Charles, …
Quels sont les signes cliniques ?
Dans certains cas, on peut observer uniquement des signes d’inconfort (moins de déplacements, démarche raide, dos voussé, tête rentrée dans les épaules) ou de douleur (cris, gémissements, se retourne/grogne lorsqu’on le touche). On parle de stade 1.
En plus de la douleur, l’animal peut avoir
- des difficultés à se déplacer (ataxie médullaire, parésie ambulatoire). On parle alors de stade 2
- des difficultés à bouger ses pattes (paraparésie non ambulatoire). On parle de stade 3
- voire se paralyser. On parle de stade 4.
Dans les cas les plus graves de compression médullaire, l’animal ne ressent plus la douleur de ses pattes, on parle de « perte de nociception ». On parle de stade 5.
Selon la localisation de la hernie discale, les signes sont différents :
➢ au niveau du cou, la hernie peut entrainer une atteinte des 4 membres,
➢ au niveau de la colonne thoracique et lombaire, elle entraine dans ce cas une atteinte uniquement des pattes arrières (membres pelviens).
Il est important de noter que ces signes ne sont pas nécessairement spécifiques d’une hernie discale. D’autres maladies (hématome, méningite, méningomyélite, tumeur, fracture, traumatisme, embolie, …) peuvent provoquer les mêmes signes cliniques. Des examens complémentaires sont donc nécessaires.
Comment diagnostique-t-on une hernie discale ?
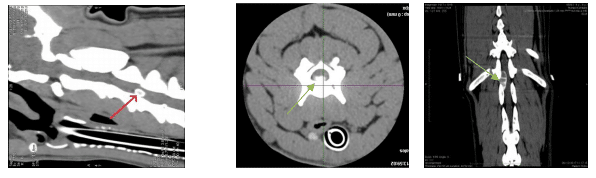
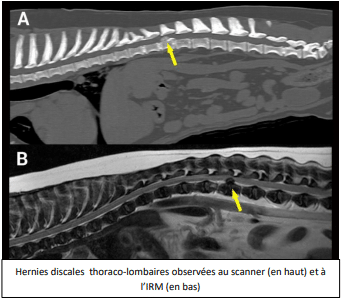
Le diagnostic de hernie discale se fait par des examens d’imagerie qui permettent de voire la compression de la moëlle épinière. Le scanner permet de visualiser la colonne vertébrale de votre animal en 2 et 3 dimensions, et donc d’apprécier le déplacement éventuel de la moëlle épinière dans le canal vertébral. Parfois, un myéloscanner, qui consiste à injecter un produit de contraste autour de la moëlle épinière, est nécessaire afin de confirmer le déplacement de celle-ci et sa compression. L’IRM (imagerie par résonance magnétique) peut également permettre de repérer les disques anormaux, les déformations et lésions au sein de la moëlle. Ces examens doivent être réalisés sous anesthésie générale car votre animal ne doit absolument pas bouger tout le long de la procédure.
Quel est le traitement ?
Selon la gravité de l’atteinte, le traitement peut varier. En effet, si votre animal ne présente que de l’inconfort, un traitement médical conservateur peut être décidé : anti-inflammatoires, antalgiques et repos qui peuvent permettre un retour à la normale (le disque déchiré cicatrise). Cependant, lorsque votre animal montre des signes neurologiques, le traitement de la hernie discale peut être chirurgical. Il consiste à venir décomprimer la moëlle épinière. Le but est de faire une fenêtre d’accès au travers de la vertèbre à l’aise d’un moteur chirurgical (fraise pneumatique) pour avoir accès aux fragments de disque qui compriment la moëlle épinière. On parle alors de corpectomie (ouverture de la colonne vertébrale par en dessous pour le cou) ou encore d’hémilaminectomie (ouverture de la colonne vertébrale par le côté, abord chirurgical par le dessus, pour les vertèbres thoraciques ou lombaires).
Quel est le pronostic ?
Le pronostic dépend du stade neurologique initial : un animal qui est uniquement douloureux a de bonnes chances de marcher normalement sans douleur après traitement médical (repos, antalgiques, anti-inflammatoires). Lorsqu’il a des difficultés à se déplacer, alors il a plus de chances de remarcher normalement s’il est opéré. Lorsque l’animal se paralyse complètement, tout dépend de la présence ou non de « nociception » (douleur ressentie lorsqu’on lui pince les doigts). S’il ressent cette douleur, alors une intervention rapide lui permet d’avoir de bonnes chances de remarcher (80 à 90% des cas). S’il ne montre pas de réaction de douleur lorsqu’on lui pince les doigts, les chances de récupération sont estimées à 50% mais chutent à 5 – 10% au-delà de 48h, même avec une intervention.
Comment se déroule le post-opératoire ?
Suite à l’intervention, il est important de gérer la douleur post-opératoire et le réveil d’anesthésie. Parfois il est nécessaire que votre animal reste hospitalisé une journée supplémentaire. Dès que la douleur est gérée, un retour à la maison est envisageable. Un nursing est indiqué si l’animal ne se déplace pas : aider votre animal à uriner, physiothérapie passive et active (cf. fiche Soins d’un animal paralysé et vidéos sur le site internet).
L’amélioration peut être rapide, mais peut également prendre plus de temps. Deux mois de repos strict sont préconisés (pas de sauts, pas de jeux, pas de course, pas d’escaliers et mise dans un espace restreint), les sorties étant uniquement réservées aux besoins hygiéniques, 5 minutes 3 fois par jour en laisse courte seulement. Le retrait des points peut être réalisé à partir de 12 jours postopératoires, et un contrôle neurologique permet de réévaluer les progrès de votre animal à 1 et 2 mois post-opératoires.